Подошвенный фасциит
Мохаммад Али Тахририан, Мехди Мотифифард, [...] и Бабак Сиаваши перевод Юртаев Александр
Абстрактный фон
Боль в пятке, в основном вызванная подошвенным фасциитом (ПФ), является распространенной жалобой многих пациентов, которым требуется профессиональная ортопедическая помощь, и которые в основном страдают от хронической боли в пятках.
В настоящей статье рассматриваются исследования, проведенные выдающимися практикующими врачами, связанные с анатомией плантарного фасциита и его гистопатологическими особенностями, факторами, связанными с ПФ, клиническими особенностями, визуализирующими исследованиями, дифференциальной диагностикой и различными методами лечения ПФ, с особым акцентом на безоперационное лечение. Противовоспалительные средства, подошвенное растяжение и ортезы оказались наиболее приоритетными;
Инъекции кортикостероидов, ночные шины и экстракорпоральная ударно-волновая терапия были следующими приоритетами у пациентов с подошвенным фасциитом. У пациентов, устойчивых к указанным методам лечения, следует рассмотреть вопрос о хирургическом вмешательстве.
ВВЕДЕНИЕ
Боль в пятке является распространенной жалобой в практике стопы и голеностопного сустава, а подошвенный фасциит (ПФ) является наиболее частой причиной хронической боли под пяткой у взрослых, составляя 11-15% симптомов стопы, требующих профессионального лечения среди взрослых. [ 1 , 2 , 3 , 4 ]
По оценкам, у 1 из 10 человек в течение жизни разовьётся ПФ. [ 5 ] ПФ, который чаще встречается у женщин среднего возраста с ожирением и молодых спортсменов-мужчин, также чаще встречается и у "спортивного населения", хотя не все страдающие нуждаются в лечении. В литературе ПФ описывается как болезненный пяточный синдром, хроническая подошвенная боль в пятке, синдром пяточной шпоры, пятка бегуна и пяточный периостит [6 , 7].
Стратегия поиска
В этот обзор включены рецензируемые журнальные статьи, в которых основное внимание уделяется подошвенной боли в пятке. Исследования были выявлены с использованием следующих баз данных: PubMed (с 1980 по 2012 г.), Ovid Medline (с 1980 по 2010 г.), Web of Science (с 1980 по 2012 г.), EMBASE (с 1980 по 2012 г.), CINAHL (с 1982 по 2012 г.). Кокрановская база данных систематических обзоров (с 1980 по 2012 год), Кокрановский центральный регистр контролируемых испытаний (с 1980 по 2012 год) и AMED .(с 1985 по 2012 год). Используя ключевые слова «боль в пятке», «болезненная пятка», «подошвенный фасциит» и «пяточная шпора» и комбинируя их с поисковыми запросами: «лечение» и «управление», была найдена 51 журнальная статья. Из них 42 статьи были основными, а остальные 9 — обзорными.
Патологоанатомические особенности
Дифференциальный диагноз ПФ предшествует пониманию местной анатомии. Пяточная кость отделена от подошвенной кожи сплошным ячеистым волокнисто-жировым слоем, который действует как амортизатор.
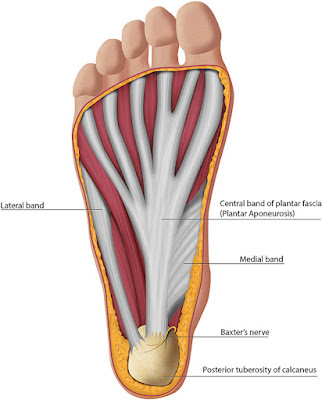
Задний бугорок пяточной кости имеет медиальный и латеральный отростки. Медиальный отросток дает прикрепление к короткому сгибателю пальцев (FDB), большого пальца стопы (AH) и медиальной головке подошвенной квадратной мышцы (QP), а также к центральной полосе подошвенной фасции.
Подошвенная фасция или глубокая фасция подошвы проксимально имеет прямое волокнисто-хрящевое прикрепление к пяточной кости (энтезис), центральная полоса которого постоянна вместе с медиальной и латеральной полосами. Она имеет треугольную форму и развивается от медиального отростка пяточного бугра, дистально расходится на уровне середины плюсневой кости на пять отдельных тяжей, которые прикрепляются на переднем отделе стопы к подошвенной коже, основанию проксимальных фаланг (через подошвенную пластинку) , плюснефаланговые суставы через коллатеральные связки и глубокие поперечные плюсневые связки. [ 6 ]
Кожа пятки иннервируется медиальным пяточным нервом, который может проявляться болью в пятке при проксимальном сдавлении (например, при тарзальном туннельном синдроме). Нерв Бокстера (первая ветвь латерального подошвенного нерва) может подвергаться риску компрессии между АГ и медиальным брюшком QP-мышцы [ 6 , 8 ] .
Несмотря на высокую распространенность ПФ, информация о его патогенезе все еще ограничена, а гистологические изменения свидетельствуют скорее о дегенерации, чем о воспалении. Фасция обычно заметно утолщена и шероховатая. Эти патологические изменения больше соответствуют фасциозу (дегенеративному процессу), чем фасцииту (воспалительному процессу), но фасциит остается общепринятым описанием в литературе.[ 9 ]
Гистологические данные показывают, что образование шпоры может происходить в рыхлой соединительной ткани, окружающей волокнистый хрящ, который может не совпадать с направлением тракции, а трабекулы шпоры обычно формируются перпендикулярно ее длинной оси. Кроме того, клинические исследования показали, что развитие шпоры не связано с высотой медиальной дуги и может произойти после хирургического освобождения подошвенной фасции [ 6 , 9 , 10 ] .
Факторы, связанные с ПФ
Выявление факторов, связанных с ПФ, поможет выявить лиц, подверженных риску, и разработать новые и улучшенные стратегии профилактики и лечения. Ожирение присутствует у 70% пациентов с ПФ. Согласно литературным данным, существует сильная связь между повышенным индексом массы тела (ИМТ) и ПФ у людей, не занимающихся спортом. Имеющиеся данные свидетельствуют о том, что, в отличие от веса, рост не связан с ПФ. Более конкретно, увеличение веса связано с ПФ, но не обязательно с уменьшением роста. Интересно, что нет корреляции между ПФ и весом, ростом или ИМТ среди спортсменов [ 11 ] .
Пяточные шпоры обычно рассматриваются как фактор риска ПФ. Текущие исследования демонстрируют очень значимую связь между пяточной шпорой и ПФ. Кроме того, существует слабая связь между возрастом, продолжительным стоянием, уменьшением разгибания первого плюснефалангового сустава, уменьшением тыльного сгибания голеностопного сустава и подошвенным фасциитом [ 10 , 11 ] .
Согласно Kibler et al ., дефицит гибкости мышц подошвенных сгибателей может способствовать большему растяжению фасций [ 12 ]. Cheung et al . утверждают, что интенсивные сокращения мышц подошвенных сгибателей вызывают непрямое растяжение фасций, увеличивая риск развития ПФ. [ 13 ]
В некоторых сообщениях предполагается, что 81–86% пациентов с ПФ имеют чрезмерную пронацию [ 14 ].
Несмотря на то, что пронированное положение стопы и чрезмерная пронация во время ходьбы обычно упоминаются в качестве причинных факторов ПФ, существуют противоречивые данные в отношении связи статической позы стопы и динамического движения стопы с PF. [ 15 , 16 ]
Клинические признаки и диагностика
Диагноз ПФ, как правило, клинический и редко требует дальнейшего исследования [ 17 , 18 ] . активности в течение дня, но к концу дня он имеет тенденцию к ухудшению. [ 19 ]
Симптомы могут ухудшиться после продолжительной нагрузки на вес и часто провоцируются увеличением активности с нагрузкой на вес. Парестезия встречается нечасто.[ 16 ] ПФ обычно бывает односторонний, но до 30% случаев имеет двустороннее проявление.[ 7 ] Натяжение ахиллова сухожилия обнаруживается почти в 80% случаев [2 ] .
Иногда боль может распространяться на всю стопу, включая пальцы. Болезненность может возникать над медиальным пяточным бугром и может усиливаться при тыльном сгибании пальцев стопы или стоянии на цыпочках [ 20 ].
Клиническое течение у большинства пациентов заключается в исчезновении симптомов в течение года [ 21 ] .
Визуальные исследования
Визуализирующие исследования, как правило, не требуются для диагностики ПФ. [ 9 , 17 ] При клиническом лечении хронической боли в пятке диагностическая визуализация может предоставить объективную информацию. Эта информация может быть особенно полезна в случаях, когда не помогают вмешательства первой линии, или при рассмотрении более инвазивных методов лечения (например, инъекции кортикостероидов).
- Боковая рентгенограмма голеностопного сустава должна быть первым визуализирующим исследованием. Это хороший метод для оценки пяточной шпоры, толщины подошвенной фасции и качества жировой ткани. Стрессовые переломы, однокамерные костные кисты и гигантоклеточные опухоли обычно выявляются с помощью простой рентгенографии [ 18 , 19 , 22 ] .
- Ультразвуковое исследование зависит от оператора, но оно оказывается значимым, когда диагноз неясен. [ 23 , 24 ] В литературе нормальная толщина подошвенной фасции при ультразвуковом измерении варьируется в диапазоне (в среднем 2–3 мм). Люди с хронической болью в пятке, вероятно, имеют утолщенную подошвенную фасцию с сопутствующим скоплением жидкости, а значения толщины >4,0 мм являются диагностическим признаком плантарного фасциита.[ 6 ]
- Значения толщины подошвенной фасции также использовались для измерения эффекта лечения, и существует значительная корреляция между уменьшением толщины подошвенной фасции и улучшением симптомов [ 25 , 26 , 27 ] .
- МРТ можно использовать в сомнительных случаях, когда консервативное лечение не помогает или подозреваются другие причины боли в пятке, такие как туннельный синдром предплюсны, опухоли мягких тканей и костей, остеомиелит, подтаранный артрит и стрессовый перелом. [ 17 , 18 ]
Дифференциальная диагностика
Хотя ПФ является наиболее частой причиной хронической подошвенной боли в пятке, существует множество дифференциальных диагнозов, большинство из которых можно исключить после тщательного сбора анамнеза и физического осмотра
Лечение
Естественное течение ПФ часто самокупируется. Однако типичное время разрешения составляет от 6 до 18 месяцев, а иногда и больше [ 20 ], что может привести к неудовлетворенности пациента и врача. Большинство экспертов сходятся во мнении, что раннее выявление и лечение ПФ приводит к короткому курсу лечения и большему шансу на успех консервативной терапии.[ 6 ]
Описаны многочисленные вмешательства для лечения ПФ, которые включают: покой, тепло, пакет со льдом, нестероидные противовоспалительные препараты (НПВП), подпяточники, магнитные стельки, ночные шины, ходячий гипс, тейпирование, подошвенное и ахиллово растяжение, ультразвук, инъекция стероидов, экстракорпоральная ударно-волновая терапия, инъекция обогащенной тромбоцитами плазмы, терапия импульсным радиочастотным электромагнитным полем и хирургия. К сожалению, в поддержку этих методов лечения было проведено несколько высококачественных рандомизированных контролируемых исследований. В целом, перед попыткой более инвазивных вмешательств рекомендуется попробовать консервативное лечение.
Растяжка
Растяжение может быть в икроножной или подошвенной области. Многочисленные авторы рекомендуют, чтобы растяжение икр было одним из вмешательств, используемых для пациентов с ПФ .
Согласно Портеру и соавт . дозировка для растяжки икр может составлять либо три минуты за раз, три раза в день, либо пять интервалов по 20 секунд, два раза в день, так как оба имеют одинаковый эффект. [ 29 ] Непрерывность соединительной ткани между ахилловым сухожилием и подошвенной фасции, а также тот факт, что снижение тыльного сгибания голеностопного сустава является фактором риска развития подошвенного фасциита, в некоторой степени оправдывают растяжение икр.[ 19 ]
Ди Джованни и др . были первыми, кто опубликовал в рандомизированном клиническом исследовании, что упражнения на растяжение подошвенной фасции для конкретных тканей более эффективны, чем растяжение икроножных мышц. ПФ.[ 31 ]
Ночные шины
Суть ночного шинирования состоит в том, чтобы удерживать голеностопный сустав пациента в нейтральном положении в течение ночи, пассивно растягивая голень и подошвенную фасцию во время сна. Нет никакой разницы между различными типами ночных шин, целью которых является обеспечение заживления фасции . Примерно 3 месяца и должно рассматриваться как вмешательство для пациентов с симптомами продолжительностью более 6 месяцев [ 19 ] .
Ортез
Основанием для использования ортезов стопы было уменьшение аномальной пронации стопы, которая, как считалось, вызывала повышенную нагрузку на подошвенную фасцию, но на сегодняшний день на основе Ribeiro et al . В результате механизм уменьшения боли, достигаемый при использовании стелек, будет в основном связан с поддерживающей функцией продольного свода стопы , а не со снижением нагрузки на подошвенную поверхность . в результатах лечения, которые настоятельно рекомендуется использовать для кратковременного (3 месяца) уменьшения боли и улучшения функции. [35]
Имеются неубедительные данные в отношении длительного (12 месяцев) использования ортопедических устройств .[ 6 , 19, 36 ]
Местные инъекции стероидов
Когда более консервативное лечение неэффективно, предпочтительным вариантом является инъекция стероидов. Не существует золотого стандарта в отношении типов и доз местных инъекций кортикостероидов. Рекомендуется выполнять инъекцию стероидов с точным определением местоположения, что может быть легко достигнуто с помощью ультразвукового контроля. [37]
Как правило, медиальный доступ менее болезненный, чем прямой подошвенный доступ. Глубокая инъекция в подошвенную фасцию обеспечивает адекватное распространение стероидного препарата и снижает риск атрофии жировой ткани. [ 6 , 38 ]
Сиаваши и др . . сравнили эффективность инъекции кортикостероидов с подошвенным растяжением и пришли к выводу, что через 8 недель между этими двумя методами нет никакой разницы в симптомах пациента. [ 39 ]
Было показано, что инъекции кортикостероидов значительно уменьшают толщину подошвенной фасции уже через две недели и один месяц после лечения. Кроме того, существует значительная корреляция между уменьшением толщины подошвенной фасции и улучшением симптомов. Результаты Кокрейновского обзора показывают, что инъекционная терапия кортикостероидами имеет краткосрочное преимущество по сравнению с контрольной группой, а эффективность лечения не сохраняется более шести месяцев [27,40, 41 ] .
Осложнения при инъекциях стероидов встречаются редко. Сообщаемые осложнения инъекций стероидов под контролем пальпации включают разрыв подошвенной фасции, атрофию жировых отложений, вторичное после инъекции повреждение латерального подошвенного нерва и остеомиелит пяточной кости [ 42 , 43 ]. Однако об этих осложнениях не сообщалось после инъекций под ультразвуковым контролем. [ 37 ]
Экстракорпоральная ударно-волновая терапия
Экстракорпоральная ударно-волновая терапия (ЭУВТ) может быть высокой или низкой энергии. Утверждается, что эффект глубокой кавитации тканей вызывает микроразрывы капилляров, утечку химических медиаторов и содействие неоваскуляризации поврежденной ткани .[ 45 ]
ЭУВТ показана при неэффективности других консервативных методов, таких как упражнения на растяжку, гипсование или ночное шинирование, и если симптомы сохраняются более 6 месяцев. Поскольку это относительно безопасная процедура, ее можно рассмотреть перед любым хирургическим лечением и, возможно, предпочтительнее попробовать перед местной инъекцией стероидов. Двусторонние случаи можно лечить под одной анестезией, и можно сразу начинать полную нагрузку. Предварительные инъекции стероидов более трех раз, по-видимому, являются плохим прогностическим фактором для хорошего восстановления после ЭУВТ. [ 17 ] Этот метод противопоказан при геморрагических диатезах.[ 18 ]
Результат ЭУВТ не зависит от наличия пяточной шпоры, если она не меняет рентгенологический вид шпоры.[ 47 ]
Было обнаружено, что наличие отека пяточного костного мозга на МРТ является хорошим прогностическим показателем удовлетворительного клинического результата после ЭУВТ [ 48 ] .
Имеются неубедительные данные о том, следует ли использовать местные стероиды или ЭУВТ.
Соррентино и др . предполагают, что у пациентов с идиопатическим подошвенным фасциитом перифасциальный отек, по-видимому, является полезным критерием для назначения терапии инъекциями стероидов высокого разрешения под ультразвуковым контролем, в то время как в случаях без отека лечение может быть направлено на ЭУВТ. [49] Согласно Sabre et al . al , как местные инъекции стероидов, так и ЭУВТ доказали свою эффективность при лечении ПФ, но, поскольку инъекции стероидов более рентабельны и дают более воспроизводимые результаты независимо от машины или оператора, они предпочтительнее. Тем не менее ЭУВТ следует рассматривать до любого хирургического лечения резистентной ПФ [ 25 ] .
Аутологичная богатая тромбоцитами плазма (PRP)
Значительно растет энтузиазм в отношении использования фактора роста, содержащего собранный концентрат крови и тромбоцитов, который, в отличие от стероидов, может стимулировать репаративный процесс . функции, и результаты кажутся сравнимыми, а иногда и превосходящими результаты местных инъекций стероидов . этот метод для рутинного клинического использования.
Операция
В случаях, когда симптомы сохраняются в течение более 6-12 месяцев, даже после адекватного консервативного лечения, обычно назначают операцию. [ 17 ] Перед операцией следует провести исследование нервной проводимости и электромиографические исследования, чтобы определить, сдавлен ли задний большеберцовый нерв.
Может быть выполнено открытое или эндоскопическое освобождение подошвенной фасции. Некоторые преимущества эндоскопической подошвенной фасциотомии включают в себя: минимальное рассечение мягких тканей, отличную визуализацию подошвенной фасции, минимальную послеоперационную боль и более раннее возвращение к работе. релиза следует избегать.[ 52 ] В целом, по-прежнему, методом выбора является открытая частичная подошвенная фасция с одновременным релизом первой ветви латерального подошвенного нерва.[6] Большое когортное исследование показывает, что у 70% пациентов наблюдалось улучшение после операции, но только 50% пациентов показали полное удовлетворение.
После полного расслоения подошвенной фасции ожидается развитие плоской стопы, вторичной вальгусной деформации большого пальца стопы или молоткообразной деформации пальцев стопы, поэтому ортопедические стельки требуются в послеоперационном периоде на протяжении всей жизни [18] .
ЗАКЛЮЧЕНИЕ
Подошвенный фасциит является наиболее частой причиной болей в нижней части пятки у взрослых. Больной обычно жалуется на постепенное появление боли по медиальной стороне пятки. Боль усиливается по утрам и становится менее сильной после нескольких шагов. Диагноз ПФ обычно ставится клинически и редко нуждается в исследовании с помощью визуализации или электромиографии.
У большинства пациентов с ПФ обычно бывает достаточно консервативного лечения. Первоначально рекомендуется период отдыха, сопровождаемый противовоспалительными средствами (пакет со льдом/тепло, НПВП), растяжкой и ортезом. Нет никакой разницы в том, какие типы ортезов используются, хотя подошвенное растяжение кажется более эффективным. Если у пациента сохраняются симптомы, могут быть целесообразны инъекции кортикостероидов и ночная шина (особенно у пациентов с симптомами продолжительностью более 6 месяцев). ЭУВТ следует рассматривать перед любым хирургическим вмешательством у пациентов с рефрактерной ПФ.
У подавляющего большинства пациентов этих методов достаточно, и пациент избавится от симптомов.
Однако, если после 6–12 мес консервативного лечения у пациента сохраняется достаточное количество симптомов, мешающих его повседневной деятельности, следует рассмотреть вопрос о хирургическом вмешательстве. Кроме того, следует рассмотреть более новые методы лечения, такие как локальная инъекция PRP, которые могут сыграть более важную роль в ближайшем будущем.
Сноски
Источник поддержки: нет
Конфликт интересов: не объявлено.