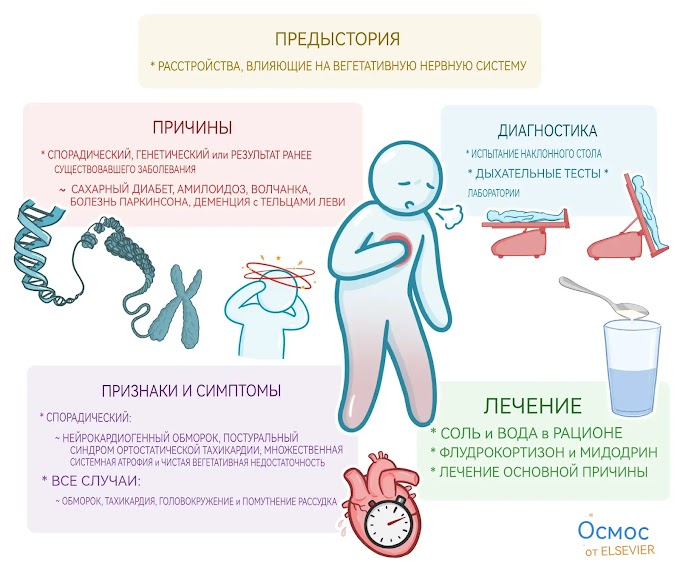
По данным французских исследователей, пациенты с псориазом, которые впервые принимают инфликсимаб и адалимумаб, подвергаются большему риску серьезной инфекции, чем те, кто начинает лечение этанерцептом.
В онлайн-статье в JAMA Dermatology доктор Эмили Сбидиан из Hôpital Henri Mondor, Creteil и ее коллеги отмечают, что биопрепараты, а также таргетные методы лечения, такие как апремиласт, эффективны при лечении псориаза средней и тяжелой степени. Однако из-за быстрого появления таких новых терапевтических агентов необходимы долгосрочные сравнительные исследования безопасности в реальных условиях.
Доктор Сбидиан сообщил по электронной почте: «Поскольку в настоящее время доступно более 10 биопрепаратов для лечения псориаза, соотношение польза и риск поможет выбрать лучшее лекарство для одного пациента с учетом типа псориаза и его сопутствующих заболеваний. "
Он и его коллеги говорят, что клинические испытания недостаточно эффективны для оценки риска любой инфекции, ведущей к госпитализации пациентов с псориазом, получающих биологическую терапию. Кроме того, наблюдательные исследования дали противоречивые результаты.
Чтобы продолжить расследование, исследователи изучили данные о состоянии здоровья во Франции и определили пациентов, которым выписывались как минимум два рецепта на производные витамина D для местного применения в течение двухлетнего периода. Они отмечают, что это рекомендованное лечение первой линии от псориаза во Франции.
После исключения, среди которых были пациенты с ВИЧ и историей рака, исследователи выявили более 44000 пациентов, которые в период с 2008 по 2019 год стали новыми пользователями биологических агентов или апремиласта. Средний возраст составил 48,4 года, а средний период наблюдения - 12 месяцев.
В целом, 66,9% впервые прописали ингибитор фактора некроза опухоли, 15,0% получали ингибитор интерлейкина (ИЛ) 12/23, 9,3% получали ингибитор ИЛ-17, 1,2% получали ингибитор ИЛ-23 и 7,6% получали таргетное синтетическое антипсориатическое средство апремиласт. Большинство из них не получали комбинированную терапию, системные кортикостероиды или НПВП на исходном уровне или во время последующего наблюдения.
В целом было зарегистрировано более 1600 серьезных инфекций, что дает общую общую заболеваемость 25,0 на 1000 человеко-лет. Наиболее частыми были желудочно-кишечные заболевания - 38,9%. Другие включали инфекции кожи, подкожной ткани и легких.
После корректировки на зависящие от времени коварианты риск серьезных инфекций был выше для новых пользователей адалимумаба (оценочное взвешенное отношение рисков 1,22) или инфликсимаба (wHR, 1,79) по сравнению с этанерцептом. Использование устекинумаба было связано с более низким риском (wHR, 0,79).
По сравнению с этанерцептом, риск серьезных инфекций не увеличивался у новых пользователей ИЛ-17 и ингибитора ИЛ-23 гуселкумаба или апремиласта. Однако риск серьезной инфекции повышался при одновременном применении НПВП (wHR, 1,47) или системных кортикостероидов (wHR, 2,32).
В исследовании, как заключают исследователи, «участвовало большое количество пациентов из национальной базы данных с ежегодным контролем качества кодирования, которое позволяет собирать информацию во время повседневной медицинской помощи». Однако они добавляют: «Для подтверждения результатов для самых последних лекарств необходимы другие обсервационные исследования».
Между тем, как сказал невролог Сбидиан, «эти результаты предоставят врачам и пациентам новые данные для выбора правильного лечения».
ИСТОЧНИК: https://bit.ly/3ygnJ3V JAMA Dermatology, онлайн